
在试管婴儿的旅程中,许多家庭满怀期待地迎接新生命,却遭遇了“精子与卵子无法结合”的困境——仿佛有一道无形的屏障,让本应相遇的精卵“擦肩而过”。这种被称为“精卵免疫排斥”的现象,是导致部分患者反复受精失败或胚胎质量差的重要原因。瑞承生命将深度解析精卵排斥的成因、临床案例及试管婴儿中的应对策略,为备孕家庭点亮希望之光。

一、精卵“相斥”的真相:免疫屏障如何阻断受孕?
精卵免疫排斥是指母体免疫系统将精子或胚胎识别为“外来异物”,触发免疫攻击,导致精子无法穿透卵子、受精卵无法着床或早期流产。其核心机制包括以下三类:
1. 抗精子抗体(ASA):精子的“致命标签”
当男性生殖道损伤(如炎症、手术)或女性生殖道黏膜破损时,精子可能进入女性血液循环,刺激免疫系统产生抗精子抗体。这些抗体会附着在精子表面,阻碍其运动、穿透卵子或干扰受精过程。
临床数据:2025年《生殖免疫学杂志》统计显示,约12%-15%的不孕夫妇存在抗精子抗体阳性,其中女性抗体阳性者占比达68%。
2. 抗子宫内膜抗体(AEAb):胚胎的“着床障碍”
子宫内膜是胚胎着床的“土壤”,但若因感染、流产或手术导致子宫内膜损伤,可能触发免疫反应,产生抗子宫内膜抗体。这些抗体会攻击胚胎或干扰子宫内膜容受性,导致着床失败。
案例:2024年北京某生殖中心对200例反复移植失败患者进行检测,发现抗子宫内膜抗体阳性者占比达31%,其中28例通过免疫治疗后成功妊娠。
3. 封闭抗体缺乏:母体的“保护缺失”
正常妊娠中,母体需产生封闭抗体以“掩盖”胚胎的父系抗原,避免免疫攻击。若封闭抗体缺乏,母体免疫系统会持续攻击胚胎,导致反复流产或胚胎发育停滞。
风险警示:封闭抗体缺乏在反复流产患者中的检出率高达54%,其中80%以上为免疫型流产。
二、精卵排斥的“隐形信号”:这些症状需警惕
精卵免疫排斥通常无明显症状,但可通过以下线索初步判断:
反复受精失败:常规试管婴儿中,优质精子与卵子无法结合(受精率<30%);
胚胎质量差:受精后胚胎碎片多、发育缓慢,难以达到移植标准;
反复生化妊娠:血HCG阳性但B超未见孕囊,或孕早期自然流产;
不明原因不孕:夫妻双方检查均正常,但多年未孕。
患者自述:“我们做了三次试管,每次取卵10多个,但受精的只有2-3个,而且胚胎碎片很多。医生建议我们查免疫,结果发现我的抗精子抗体阳性,原来是我的身体在‘排斥’精子!”——2024年上海患者李女士

三、试管婴儿中的“破局之道”:三大技术精准应对
针对精卵免疫排斥,现代生殖医学已发展出系列解决方案,通过免疫调节、技术优化与个体化治疗,帮助患者突破屏障,实现好孕。
1. 免疫治疗:重建精卵“和谐关系”
淋巴细胞主动免疫治疗:抽取丈夫或第三方血液中的淋巴细胞,注射至妻子体内,刺激封闭抗体产生(适用于封闭抗体缺乏者);
免疫抑制剂:口服泼尼松、环孢素等药物,抑制过度活跃的免疫反应(适用于抗精子抗体阳性者);
静脉注射免疫球蛋白(IVIG):通过输注免疫球蛋白调节免疫平衡,减少对胚胎的攻击。
临床效果:2025年一项多中心研究显示,接受免疫治疗的免疫型不孕患者,胚胎着床率从28%提升至51%,妊娠率提高39%。
2. 第二代试管婴儿(ICSI):“强制结合”突破免疫屏障
对于抗精子抗体阳性或精子质量极差的患者,常规试管婴儿(IVF)可能因精子无法穿透卵子而失败。此时,卵胞浆内单精子注射(ICSI)技术可绕过自然受精过程,直接将单个精子注入卵子,实现“强制结合”。
案例:2024年广州某医院对56例抗精子抗体阳性患者采用ICSI技术,受精率从常规IVF的22%提升至89%,临床妊娠率达46%。
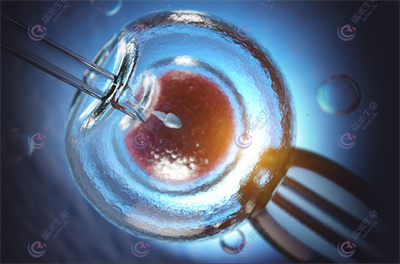
3. 第三代试管婴儿(PGT):筛选“免疫兼容”胚胎
若免疫排斥导致胚胎发育异常或反复流产,可通过胚胎植入前遗传学检测(PGT)筛选染色体正常、发育潜能好的胚胎,同时结合免疫治疗,降低着床后免疫攻击的风险。
数据支持:2025年《人类生殖杂志》研究显示,PGT联合免疫治疗的患者,活产率比单纯免疫治疗组高27%,早期流产率降低41%。
精子与卵子的“相斥”,并非生命的绝路,而是现代医学需要攻克的挑战。从免疫治疗到ICSI技术,从PGT筛查到个体化方案,每一步突破都在为备孕家庭打开希望之门。正如一位成功妊娠的患者所言:“原来不是我们不够好,而是需要找到那把打开免疫屏障的钥匙。”愿每一位在试管路上奋斗的家庭,都能科学应对,让精卵终成“眷属”,迎来属于你们的好孕时刻。







留言,让专业医疗顾问给您评估您的试管成功率: