
月经,是女性健康的"晴雨表"。但当原本规律的"大姨妈"突然变得"任性"——周期紊乱、血量异常、非经期出血……这可能是身体发出的"警报":子宫异常出血正在悄然影响健康,甚至可能成为试管婴儿路上的"绊脚石"。今天,我们就来全面解析这一常见妇科问题,并为你梳理试管前的应对策略。

一、什么是子宫异常出血?你的"大姨妈"可能"生病"了
子宫异常出血(Abnormal Uterine Bleeding,AUB),是指与正常月经的周期频率、规律性、经期长度或出血量不符,且出血源自子宫腔的异常情况。正常月经的"标准模板"是:周期21-35天(相邻两次月经第一天的间隔),经期2-8天,出血量20-60ml(约浸透4-15片日用卫生巾)。一旦打破这些规律,就需警惕子宫异常出血。
二、这些症状,可能是子宫在"求救"
子宫异常出血的表现多样,若出现以下情况,建议及时就医:
周期乱套:月经提前或推迟超过7天,甚至一个月来两次、数月不来;
血量失控:月经量>80ml(浸透>15片卫生巾/天),或<5ml(仅需护垫即可);
经期拖延:月经持续>8天,或淋漓不尽超过10天;
非经期出血:两次月经间期点滴出血,或性交后、绝经后出血;
伴随症状:下腹坠痛、贫血(头晕、乏力)、白带异常等。
三、子宫异常出血,如何"拖累"试管成功率?
对于计划做试管的女性,子宫异常出血不仅是"月经问题",更可能从三个方面影响试管进程:
❶ 子宫内膜"土壤"变差:胚胎难扎根
子宫内膜是胚胎着床的"温床",正常厚度(8-12mm)和均匀结构是关键。但异常出血会打破内膜的平衡:
长期出血可能导致内膜过度增生(如单纯性增生、复杂型增生),形成"崎岖不平"的表面,胚胎难以"扎根";
出血引发的内膜炎症(如子宫内膜炎),会释放炎性因子,干扰胚胎着床;即使着床,也可能因内膜容受性差导致流产或胎停。
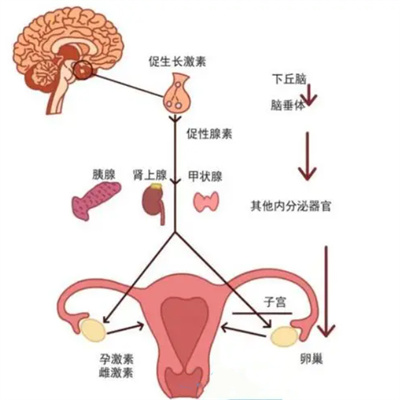
❷ 激素"指挥官"失控:卵子质量打折扣
子宫异常出血的根源,常与激素调节紊乱有关。下丘脑-垂体-卵巢轴(简称"激素调节轴")是控制月经和排卵的"总指挥",一旦失衡:
雌激素、孕激素分泌异常,会导致卵泡发育障碍(如多囊卵巢综合征患者,雌激素持续刺激内膜引发出血,同时卵泡无法成熟);
激素紊乱直接影响促排卵效果:卵子质量下降(大小不均、染色体异常)、取卵数量减少,甚至影响受精和胚胎发育。
❸ 潜在疾病"埋雷":试管路上多隐患
异常出血可能是某些疾病的"表象",若未排查直接试管,可能带来风险:
子宫内膜癌:异常出血是其主要症状,未治疗时试管可能刺激癌细胞生长,危及生命;
子宫肌瘤/腺肌症:黏膜下肌瘤会占据宫腔空间,阻碍胚胎着床;腺肌症则导致内膜环境恶劣,即使着床也易流产;
宫腔粘连:多次人流或炎症后,宫腔粘连会减少内膜面积,降低胚胎着床概率。
四、试管前必看:科学应对,为"好孕"扫清障碍
想要提高试管成功率,必须先解决子宫异常出血的问题。以下是关键应对策略:
✅ 第一步:精准诊断,找到"出血根源"
试管前需完成三项核心检查,明确出血原因:
妇科超声:观察子宫形态、大小,排查肌瘤、腺肌症、内膜息肉或增厚;
宫腔镜检查:直视下观察宫腔环境,发现微小病变(如内膜炎、粘连),并可同步活检;
激素六项:检测雌激素(E2)、孕激素(P)、卵泡刺激素(FSH)、黄体生成素(LH)等,判断是否内分泌失调。

✅ 第二步:针对性治疗,恢复子宫"健康状态"
根据诊断结果,积极配合治疗:
器质性病变:内膜息肉、黏膜下肌瘤需宫腔镜下切除;大的子宫肌瘤可腹腔镜剔除;宫腔粘连需分离术并放置节育环防复发;
内分泌紊乱:多囊卵巢综合征可用短效避孕药(如达英-35)调节周期,二甲双胍改善胰岛素抵抗;高泌乳素血症需溴隐亭降泌乳素;
炎症或癌变:子宫内膜炎需抗生素治疗;可疑癌变需内膜活检或分段诊刮,确诊后优先治疗癌症。
提示:治疗需"循序渐进",待月经规律、内膜正常、激素平衡后,再进入试管周期,成功率会大幅提升。
✅ 第三步:定制试管方案,全程精细调控
进入试管后,医生会根据你的情况调整方案:
促排卵阶段:严格监控卵泡发育(每2-3天B超+激素检测),调整促排药剂量,避免卵泡"过早排"或"发育不良";
内膜准备期:移植前需确保内膜厚度8-12mm、形态"三线征"清晰、血流丰富,必要时用雌激素增厚内膜;
移植时机:选择内膜容受性最佳窗口期(通常在排卵后5-7天),将优质囊胚植入宫腔理想位置,提高着床率。

五、写在最后:异常出血不可怕,科学应对是关键
子宫异常出血并非"绝症",但它是身体发出的"健康警报"。对于计划试管的女性,它更像一道"考题"——通过精准诊断、积极治疗和个性化试管方案,完全可以将"绊脚石"变为"垫脚石"。
记住:试管成功的关键,不仅是"取到多少卵""移植几个胚胎",更是"给胚胎一个健康的家"。如果你的"大姨妈"正在"闹脾气",别犹豫,及时就医,和专业医生一起为"好孕"扫清障碍!







留言,让专业医疗顾问给您评估您的试管成功率: