
宫腔息肉在35岁以上的女性群体中发病率较高,通常是因子宫内膜局部过度增生引发的,表现为子宫内壁上突起的单个或多个肿物,通过根部或细茎连在子宫壁上。导致宫腔息肉出现的原因较为复杂。内分泌失调、炎症刺激、高血压、肥胖、乳腺癌术后长期使用他莫昔芬等,都是高危诱发因素。

宫腔息肉对试管婴儿周期的影响:
1、阻碍胚胎着床
从医学原理来讲,胚胎着床需要子宫内膜具备良好的容受性,也就是子宫内膜要处于一种能够接纳胚胎的状态。当存在宫腔息肉时,息肉占据了子宫腔内的空间,使得子宫内膜的空间分布变得不均匀,胚胎就难以找到合适的着床位置,着床的难度会大大增加。
2、影响胚胎发育
胚胎在着床后,需要从子宫内膜获取营养和氧气。而宫腔息肉会干扰子宫内膜的血液循环,导致局部血液循环不畅,使胚胎得不到足够的营养和氧气供应,进而出现发育迟缓、发育异常等情况。
3、增加流产风险
大量临床研究数据表明,有宫腔息肉的女性流产率明显偏高。除前面提到的阻碍胚胎着床和影响胚胎发育外,宫腔息肉还可能会引发局部炎症反应。炎症环境会释放出各种炎性因子,干扰胚胎与子宫内膜之间的正常生理联系,破坏胚胎着床后建立起来的营养供应通道,影响胚胎获取营养;还可能影响子宫的正常收缩功能,导致子宫出现不规律收缩,这对于着床后的胚胎来说就十分容易引发流产。
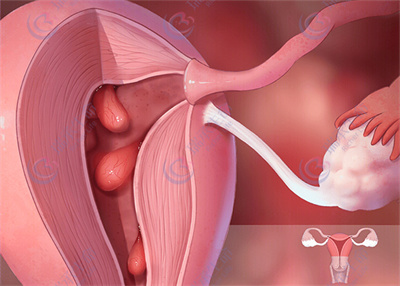
那么,有宫腔息肉还能做试管婴儿吗?
宫腔息肉的大小和数量,在很大程度上决定了它对试管婴儿周期的影响程度。当息肉较小,直径在1厘米以下,且数量较少,如只有1 - 2个时,对试管婴儿的影响相对较小,是可以尝试进行试管的。如果息肉较大,直径超过2厘米,或者是多发性息肉,布满宫腔,那么情况就不乐观了。大的息肉和多发性息肉会严重改变子宫内膜的结构和功能,从而影响胚胎的正常发育。所以,对于有较大或多发性宫腔息肉的女性,试管助孕师通常建议先进行治疗,切除息肉,改善子宫内环境后,再进行试管。
目前,宫腔镜手术是切除宫腔息肉的常用方法。通过宫腔镜,试管助孕师能够清晰地看到子宫内息肉的位置、大小和形态,然后准确地将息肉切除。它具有创伤小、恢复快的优点,对子宫的损伤较小。手术后,女性需要一段时间来恢复,在恢复期间,试管助孕师会通过药物等方式,帮助调节内分泌水平,促进子宫内膜的修复。
一般来说,当子宫内膜恢复正常,厚度适中,达到8 - 12毫米,且血流丰富,没有炎症等异常情况时,就可以进行试管了。通过精子注射技术(ICSI),能够提高精卵结合的成功率;囊胚培育技术,可以让胚胎在体外发育到更成熟的阶段,提高着床能力;第三代试管婴儿技术(PGT),能够对囊胚进行基因检测,筛选出健康的胚胎进行移植。这些技术与良好的子宫内环境相结合,可为女性成功孕育提供了有力支持,帮助实现生育梦想。

对于有宫腔息肉病史的女性,在促排卵阶段,试管助孕师会更加谨慎地使用促排卵药物。由于促排卵药物可能会刺激子宫内膜,增加息肉复发的风险,所以试管助孕师会根据女性的具体情况,如年龄、卵巢功能、激素水平等,制定个性化的促排卵方案,严格控制药物剂量和使用时间。在用药过程中,会密切监测卵泡发育情况和激素水平变化 ,通过定期的B超检查和血液检测,及时调整药物剂量,确保促排卵过程安全、有效,同时尽量减少对子宫内膜的不良影响。
胚胎移植时,试管助孕师会借助超声技术,仔细观察子宫内膜的情况,选择合适的移植位置。尽量避开曾经息肉生长的部位,确保胚胎能够在良好的子宫内膜环境中着床。若发现子宫内膜有异常,如厚度不均匀、回声异常等,试管助孕师会暂停移植,先对女性进行检查和治疗,待其子宫内膜条件适宜时再进行移植。

胚胎移植后,女性可按照试管助孕师的要求按时服用保胎药物,如孕激素类药物,补充体内孕激素水平,维持妊娠,还要注意休息,避免剧烈运动。







留言,让专业医疗顾问给您评估您的试管成功率: